สำหรับแพทย์
ผลประเมินปวดศีรษะ วิถีดี
แพทย์อาจได้รับการปรึกษาจากผู้ป่วย ที่มีผลประเมินจากการทำแบบสอบถาม หรือ
แพทย์อาจค้นหาผลประเมินจากเว็บไซต์นี้
ด้วยหมายเลขบนผลประเมินของผู้ป่วย ผลประเมินนี้จะถูกแสดงในรูปแบบของ “ ผลประเมินปวดศีรษะ วิถีดี ”
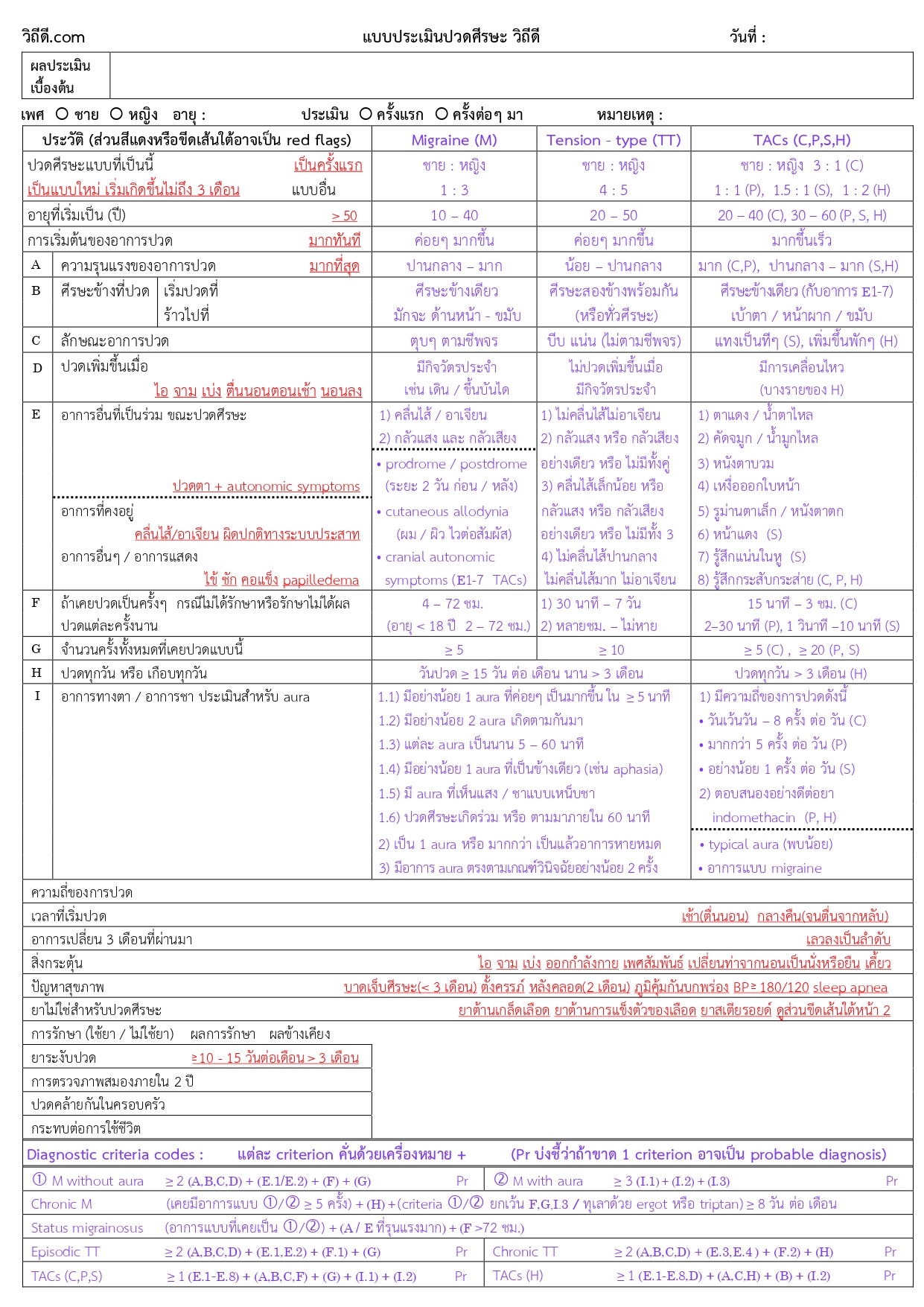
ซึ่งแพทย์สามารถใช้เป็นเครื่องมือ ในการประเมินผู้ป่วยเพิ่มเติม ผลประเมินนี้จะถูกแบ่งเป็น 6 ส่วน ดังนี้
(ดูแบบฟอร์มข้างล่างประกอบ)
- ผลประเมินเบื้องต้น จะระบุถึงข้อแนะนำสำหรับผู้ป่วย
- ประวัติของผู้ป่วย จะถูกเติมลงในผลประเมิน ส่วนที่สงสัยเป็น red flags [ref. 1] จะถูกเน้นด้วยสีแดง
- รายละเอียดเกี่ยวกับอาการของ primary headaches ที่สำคัญ มีปรากฏอยู่ให้เทียบเคียง
- Diagnostic criteria ของ primary headaches เหล่านี้ ถูกแสดงเป็น “Diagnostic
Criteria Tracer” (ดูคำอธิบายในแบบฟอร์ม) เพื่อเป็นแนวทางสำหรับการวินิจฉัย โดยอิงกับเกณฑ์ของ ICHD-3 [ref. 2]
ถ้าประวัติของผู้ป่วยไปคล้ายกับรูปแบบอาการของ primary headaches ชนิดใด primary headaches ชนิดนั้นจะถูกใส่เครื่องหมาย เพื่อชี้แนะถึงชนิดปวดศีรษะที่น่าจะเป็น แต่ไม่ใช่ให้การวินิจฉัย ต่อเมื่อรายละเอียดอาการของผู้ป่วยตรงตามเกณฑ์วินิจฉัย โดยไม่มีหลักฐานที่ชี้แนะถึง secondary headache การวินิจฉัยอาจเป็น primary headache ชนิดที่ถูกใส่เครื่องหมายไว้
- คำอธิบาย [ref. 2] หน้า 2
- Groups of Headache Disorders [ref. 2] หน้า 2 สำหรับการวินิจจัยแยกโรค
แบบฟอร์ม ผลประเมินปวดศีรษะ วิถีดี

จัดการแบบฟอร์ม
( Red flags ทั้งหลาย ถูกแสดงไว้ในแบบฟอร์มนี้ )


แพทย์สามารถใช้แบบฟอร์มนี้ ในการประเมินแบบไม่มีการตอบแบบสอบถาม
จัดการแบบฟอร์ม
RED FLAGS
Red flags เป็นประวัติ อาการ อาการแสดง บางอย่างที่พบร่วมกับ secondary headaches ได้บ่อย
แต่อาจพบร่วมกับ primary headaches
ได้เช่นกัน ความสำคัญคือ red flags อาจบ่งบอกถึงความผิดปกติที่เป็นสาเหตุ และเตือนให้ตระหนักถึง
secondary headaches การพบ
red flags หลายอย่างร่วมกัน และสอดคล้องไปด้วยกัน อาจเพิ่มน้ำหนักความสำคัญของ red flags เหล่านั้น
Red flags ที่ใช้ใน ประเมินปวดศีรษะ วิถีดี ถูกแสดงไว้ข้างล่างนี้
พร้อมกับชี้แนะถึงความผิดปกติที่อาจเป็นไปได้ (SNNOOP10)
[ref.1,2]
Systemic symptoms including fever
• ไข้ : infections
Neoplasm in history
• เนื้องอก/มะเร็ง (ปัญหาสุขภาพ) :
neoplasms, metastasis
Neurologic deficit or dysfunction including decreased consciousness
• ผิดปกติทางระบบประสาท • ชัก : vascular or
nonvascular disorders, infections
Onset of headache is sudden or abrupt
• มากทันที : subarachnoid hemorrhage,
vascular disorders
• เริ่มปวดตอนเช้า (ตื่นนอน) • เริ่มปวดตอนกลางคืน (จนตื่นจากหลับ) เช่น cluster และ hypnic
headache : sleep apnea, teeth grinding, hypertension, intracranial
hypertension
Older age (after 50 years)
• อายุที่เริ่มเป็น > 50 ปี
: neoplasms, vascular or nonvascular disorders, giant cell
arteritis
Pattern Change or recent onset of new headache
• เป็นครั้งแรก • เป็นแบบใหม่ เริ่มเกิดขึ้นไม่ถึง 3 เดือน
: neoplasms, vascular or nonvascular disorders
Positional headache
• เปลี่ยนท่าจากนอนเป็นนั่งหรือยืน
: intracranial hypotension
Precipitated by sneezing, coughing, or exercise
• ไอ จาม เบ่ง
: posterior fossa lesions, Chiari malformation
• ออกกำลังกาย เพศสัมพันธ์ (ปวดครั้งแรก)
: subarachnoid hemorrhage, vascular disorders
• เคี้ยว
: giant cell arteritis, TMJ disorders
Papilledema
• papilledema
: neoplasms, nonvascular disorders, intracranial hypertension
Progressive headache and atypical presentations
• เลวลงเป็นลำดับ
: neoplasms, nonvascular disorders
• ปวดเพิ่มขึ้นเมื่อ ไอ จาม เบ่ง ตื่นนอนตอนเช้า นอนลง • คลื่นไส้/อาเจียน
: intracranial hypertension
Pregnancy or puerperium
• ตั้งครรภ์ หลังคลอด (2 เดือน)
: hypertension, preeclampsia, eclampsia, cerebral sinus thrombosis,
hypothyroidism, postdural puncture
Painful eye with autonomic features
• ปวดตา + autonomic symptoms
(เช่น ตาแดง/น้ำตาไหล คัดจมูก/น้ำมูกไหล หนังตาตก/บวม
เกิดขึ้นข้างเดียวกับศีรษะข้างที่ปวดในกลุ่ม TACs ซึ่งต้องแยกจาก
secondary headaches) :
pathology in posterior fossa, pituitary region, or cavernous sinus; Tolosa-Hunt syndrome;
ophthalmic causes
Posttraumatic onset of headache
• บาดเจ็บศีรษะ (< 3 เดือน)
: posttraumatic headache, subdural hematoma
Pathology of the immune system such as HIV
• ภูมิคุ้มกันบกพร่อง • ยาสเตียรอยด์
: opportunistic infections
Painkiller overuse or new drug at onset of headache
• ยาระงับปวด > 10-15 วันต่อเดือน > 3 เดือน
: medication-overuse headache
• ใช้ยาที่ขีดเส้นใต้ ในหน้า 2 ของแบบประเมิน
: drug-induced headache
• ยาต้านเกล็ดเลือด ยาต้านการแข็งตัวของเลือด
: intracranial hemorrhage
References
1) Thien Phu Do, et al. Red and orange flags for secondary headaches in clinical practice :
SNNOOP10 list. Neurology 2019 ; 92 : 134 - 144. https://pmc.ncbi.nlm.nih.gov/articles/PMC6340385
2) Headache Classification Committee of The International Headache Society (IHS). The
International Classification of Headache Disorders, 3rd edition (ICHD-3). Cephalalgia 2018 ; 38
: 1 - 211. https://ichd-3.org
